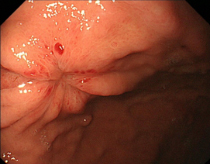
胃がんとは?
胃がんは本邦で罹患率の高い悪性腫瘍であり、最近の統計では、男性では2番目、女性では4番目に多い癌です。胃がんは胃上皮(胃粘膜の表面側)から発生し、病気の進行によっては粘膜の外側まで広がり周囲の臓器やリンパ節に転移することがあります。早期の胃がんでは自覚症状がほとんどありません。現在、胃がん発症にかかわる大きな原因として、Helicobacter pylori(ピロリ菌)による持続的な炎症の関与が考えられています。
ピロリ菌とは?
ピロリ菌は衛生状態が悪い場所では井戸水などを介して、5歳以下の時期に感染するとされています。日本では若年者の感染率が低下している一方で、中高年層では現在も高い感染率が認められています。ピロリ菌が感染すると胃の炎症を繰り返し(慢性胃炎)、萎縮性胃炎という胃がん発症リスクが高い状態になる可能性が高くなります。ピロリ菌感染がある場合には除菌治療をおこない、成功すると炎症や潰瘍の再発を抑えることができます。それにより、将来的な発がんリスクの低下につながると考えられています。ただし、除菌によりリスクが下がるとは言え、ゼロになるわけではありません。除菌後も定期的な内視鏡検査を受けることが重要です。
検査は?
上部消化管内視鏡検査が広く行われています。この検査は、内視鏡スコープを鼻や口から挿入し、胃の粘膜を直接観察します。がん以外にも、炎症、潰瘍、ポリープなどがないかを調べることができます。もし疑わしい部分があれば、組織を採取して顕微鏡で細胞の状態を確認することで診断を確定することが可能です(生検検査)。当院では、必要に応じて特殊光による観察や拡大観察も行っております。これらの観察は、通常観察のみでは発見しにくい平坦な病変や微細な病変の発見に役立ちます。
治療は?
これまでの医学的な見地から有効性・安全性のバランスを考えて推奨されている治療が「標準治療」と呼ばれるものです。胃がんの治療には、内視鏡療法、外科治療、化学療法(抗がん剤治療)などがあります。標準治療に基づく治療法の選択には、まず胃がんの病期を知る必要があります。病期は、がんが胃の壁の中にどのくらい深く入り込んでいるのか(深達度)、リンパ節や他の臓器への転移があるかどうかによって決まります。さらに胃がんの病期に加え、各種検査結果、お身体の状態や年齢、ライフスタイルなども含めて適切な治療方法を消化器内科のみならず関係各科とも協力して検討していきます。代表的な治療法について、ご紹介いたします。
・内視鏡的粘膜下層剥離術
早期胃がんの場合には内視鏡によって胃がんの切除が可能です。消化器内科内視鏡治療班では早期胃がんに対する内視鏡治療(内視鏡的粘膜下層剥離術:ESD)を行っています(内視鏡写真をご覧ください)。内視鏡的粘膜下層剥離術(ESD)は、高周波メスで病変周囲を切開し、病変下の粘膜下層を剥離していく事により、病変を切除する内視鏡手術です。内視鏡的粘膜切除術(EMR)と比べて腫瘍径が大きな病変でも一括で切除し、正しく治療の評価をすることが可能です。また臓器が温存されるため患者様の負担軽減につながり、外科手術が困難な高齢の患者様においても施行可能です。退院後は早期に手術前の生活へ戻ることができます。
・外科治療
胃がん病変部を含む胃(一部または全体)や周囲のリンパ節などの転移巣を手術により切除する方法です。手術後に、病理結果を踏まえ、補助療法として化学療法(抗がん剤治療)が追加されることもあります。
・化学療法
抗がん剤による治療法です。抗がん剤の組み合わせは標準治療に沿って、患者様の状態を考慮した上で決定されます。投与された抗がん剤は全身に広がるため、全身療法と言えます。
担当医からの一言
消化器内科内視鏡治療班では、2013年4月から2020年3月までに351症例の早期胃がんに対してESDを施行してきました。治療自体はもちろんのこと、内視鏡的治療が安全に実施できるか、他に適切な治療法はないかを十分に検討するためには、術前の詳細な評価・診断がきわめて重要となります。検査や治療にあたって、ご心配なことやご不明なことがあれば遠慮なくご相談ください。
内視鏡的粘膜下層剥離術(ESD)の内視鏡画像
(1) 胃の中に隆起する腫瘍を認めます。
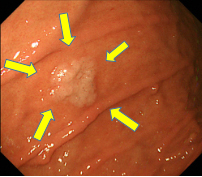
(2) 腫瘍部を同定し、切除範囲を決定します。内視鏡から出る小さなメスで少しずつ病変を剥ぎ取り、一括で切除します。
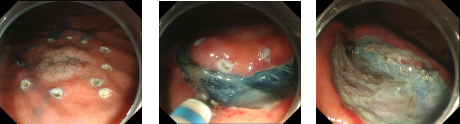
(3) 1ヶ月後の内視鏡検査ではESD後の跡は閉じており、治癒していると考えられます。